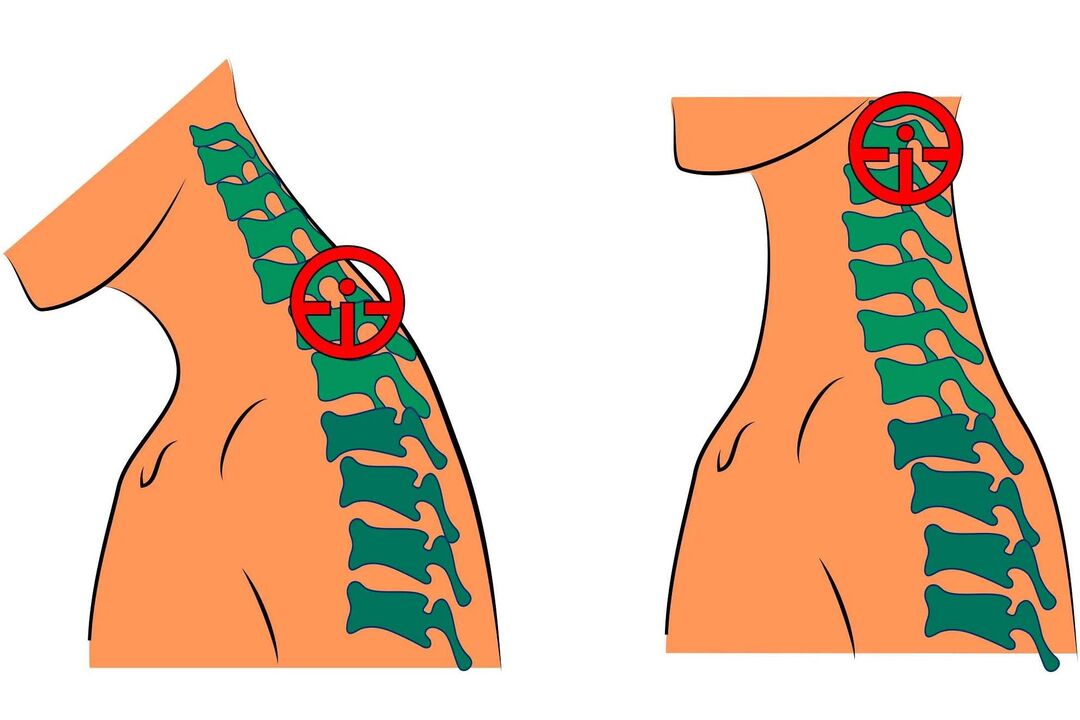
L'ostéochondrose cervicale est une maladie chronique causée par des modifications dégénératives des disques intervertébraux du cou. Au fur et à mesure que la maladie progresse, les structures environnantes sont impliquées dans le processus pathologique, ce qui conduit au développement d'un certain nombre de symptômes désagréables. Le traitement de la maladie est complexe, conservateur et comprend la prise de médicaments et de méthodes non médicamenteuses.
causes
Les raisons exactes sont inconnues. La théorie selon laquelle le développement de la maladie est associée à des changements liés à l'âge n'a pas été confirmée, puisqu'aujourd'hui cette pathologie est diagnostiquée même chez les adolescents.
Les facteurs qui peuvent déclencher le développement de la maladie comprennent :
- faible activité physique, mode de vie sédentaire;
- blessures mécaniques au cou;
- travail sédentaire avec charge statique élevée sur la colonne cervicale ;
- matelas et oreillers inconfortables ;
- Obésité;
- troubles circulatoires;
- scoliose et autres problèmes de posture ;
- dysplasie du tissu conjonctif;
- Troubles métaboliques.
Syndromes et symptômes

Les symptômes de l'ostéochondrose cervicale n'apparaissent pas immédiatement. La maladie peut se développer de manière asymptomatique pendant une longue période ou se déguiser en une autre pathologie. Les signes les plus courants de l'ostéochondrose cervicale sont :
- Acouphènes – surviennent généralement lors d’un changement de position après être resté longtemps dans une position stationnaire ;
- Vertiges – le patient a périodiquement l'impression que des objets commencent à tourner devant ses yeux ;
- Douleur au cou, à l'arrière de la tête – l'intensité de la douleur dépend du degré de changements pathologiques ;
- Sentiment de manque d'air – le patient ne peut pas respirer profondément ;
- Déficience visuelle – survient à des stades ultérieurs ;
- Nausées, vomissements – sont également associés à une altération de l'apport sanguin à certaines parties du cerveau en raison de la compression d'artères importantes par des disques intervertébraux déformés ;
- Mal de gorge, gorge sèche, sensation de corps étranger ;
- changements de pression mal contrôlés par les médicaments;
- engourdissement des doigts;
- Mal d'épaule.
En plus des symptômes cliniques généraux, on distingue plusieurs syndromes caractéristiques :
Tourbillon:
- douleur en tournant le cou;
- Mobilité réduite ;
- Les radiographies montrent des signes de dommages aux vertèbres et aux disques.
Cœur:
- brûlure et douleur dans la poitrine;
- fatigue accrue, faiblesse sans raison;
- Tachycardie.
Artère vertébrale. Ce syndrome est dû à un rétrécissement de l'artère vertébrale qui irrigue le cerveau. Se manifeste par des acouphènes, des vertiges et une vision floue.
Koreshkovy. Elle est causée par le pincement ou la compression des racines nerveuses qui sortent de la colonne cervicale.
étapes
Stades de la maladie :
- Le patient ressent un léger inconfort au niveau du cou. Les disques intervertébraux commencent à perdre leur stabilité.
- La douleur apparaît. Les disques intervertébraux se déforment, la destruction de l'anneau fibreux commence et les vertèbres se rapprochent.
- Les mouvements du cou sont limités. Tourner la tête peut provoquer des nausées et des étourdissements. Un manque constant de sang dans le cerveau entraîne des symptômes tels que léthargie, faiblesse, diminution des performances et fatigue. Les disques intervertébraux s'amincissent, les vertèbres commencent à se frotter les unes contre les autres, l'anneau fibreux est détruit et des hernies intervertébrales se forment.
- La région du cou est incapable de bouger et l’apport sanguin au cerveau est complètement perturbé. Pour corriger cette condition, le patient doit constamment prendre des médicaments spéciaux. Les vertèbres commencent à fusionner.
diagnostic
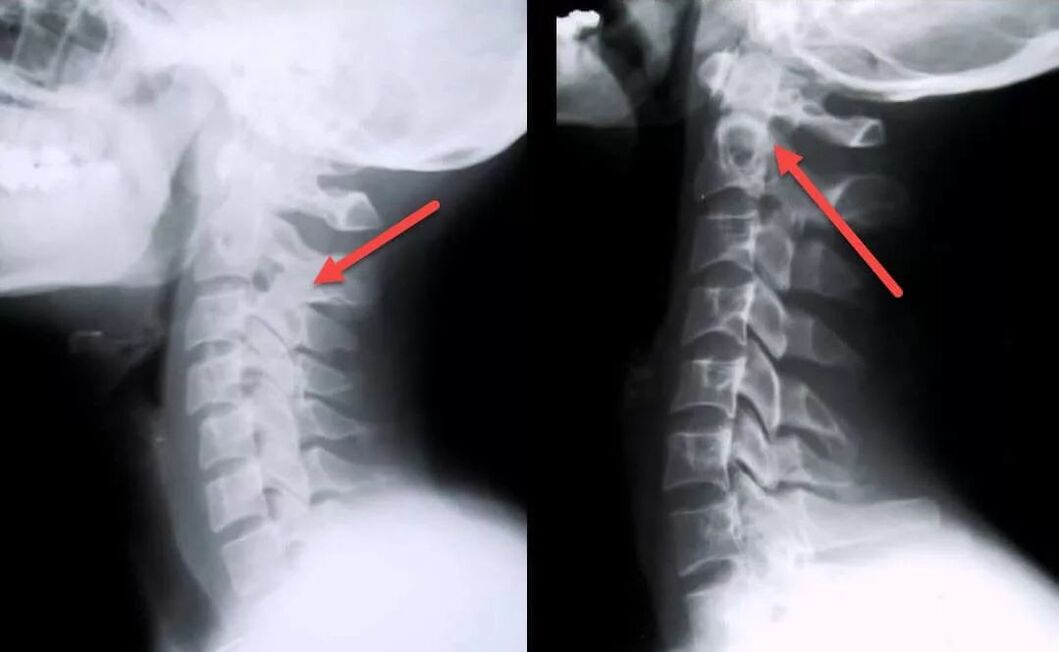
Le diagnostic peut être difficile en raison du tableau clinique non spécifique et de la grande variabilité des symptômes possibles. Le patient peut avoir besoin de l'aide de plusieurs spécialistes à la fois (chirurgien, neurologue, cardiologue, vertébrologue, orthopédiste et autres).
Lors du rendez-vous, le médecin écoute les plaintes du patient, dresse une anamnèse, procède à un examen et pose un diagnostic préliminaire.
Pour le confirmer, les éléments suivants peuvent être prescrits :
- analyse de sang;
- IRM du cou – permet de détecter les changements pathologiques même au stade initial de la maladie, lorsque les manifestations cliniques ne sont pas encore trop prononcées ; à l'aide de cette étude, vous pouvez évaluer l'état actuel des vertèbres et des disques intervertébraux et identifier la présence de déformations, d'ostéophytes, de compression des nerfs et des vaisseaux sanguins ;
- Dopplerographie des artères cervicales – vous permet d'évaluer le degré de compression et de dommages aux vaisseaux sanguins, ainsi que la vitesse du flux sanguin ;
- Myélographie avec produit de contraste – permet d'identifier les nerfs pincés ;
- ECG – réalisé pour le diagnostic différentiel des maladies cardiovasculaires.
Traitement
Le traitement médicamenteux comprend la prise des groupes de médicaments suivants :
- AINS. Soulage efficacement l'inflammation, la douleur et l'enflure. Ce sont des agents de thérapie symptomatique qui n’affectent pas les causes de la maladie. Les AINS peuvent être utilisés en cures courtes de 10 à 14 jours.
- Angioprotecteurs, agents qui accélèrent la circulation sanguine. Améliore la circulation cérébrale et protège les vaisseaux sanguins des dommages.
- Glucocorticoïdes. Soulage efficacement la douleur et la compression nerveuse. Les médicaments de ce groupe ont de nombreux effets secondaires et ne doivent être pris que sur prescription d'un médecin si les AINS et les analgésiques ne sont pas efficaces.
- Chondroprotecteurs. Améliore la santé des disques intervertébraux et influence les causes de la maladie. Ils inhibent la destruction du tissu cartilagineux et améliorent les propriétés d'absorption des chocs des disques intervertébraux.
Le traitement non médicamenteux peut inclure l’utilisation des techniques suivantes :
- Thérapie du mouvement. L'exercice régulier renforce les muscles et soulage les crampes. Il est recommandé de donner des cours (au moins au début) sous la direction d'un spécialiste.
- Thérapie manuelle. Les muscles tendus du cou sont l’une des principales causes de douleur dans cette maladie. Une thérapie manuelle correctement exécutée aide à éliminer les spasmes et la compression des vaisseaux sanguins et des nerfs. En conséquence, la nutrition des disques intervertébraux s'améliore, la circulation cérébrale se normalise et la douleur disparaît.
- Enregistrement Kinésio. L'utilisation de bandes spéciales détend les muscles, soulage les crampes, les gonflements, les inflammations et maintient en même temps la colonne vertébrale dans une position physiologiquement correcte.
- Appareils orthopédiques. Pour minimiser la charge sur la colonne cervicale, il est recommandé d'utiliser des matelas et des oreillers orthopédiques pour dormir. De plus, il est recommandé à certains patients de porter un dispositif spécial (collier Schanz) qui fixe le cou dans la bonne position.
- Massage. Un remède efficace contre la forme cervicale de la maladie. Soulage parfaitement l'enflure, la douleur et la congestion, améliore la circulation sanguine locale et soulage les spasmes musculaires. Ne massez pas si vous ressentez des douleurs aiguës au cou.
- Thérapie physique. Une autre technique efficace. Les séances ont lieu plusieurs fois par an en cours. Cela vous permet d'éliminer les symptômes désagréables, de soulager les spasmes musculaires et de ralentir la progression de la maladie. Pour traiter l'ostéochondrose cervicale, la thérapie au laser, la magnétothérapie, la mécanothérapie, la thérapie par traction, l'hydromassage, l'UVT et la fangothérapie sont le plus souvent utilisées.
Si le traitement conservateur n'apporte pas de résultats et que la maladie continue de progresser, un traitement chirurgical peut être prescrit.
- opérations pour enlever les hernies intervertébrales;
- L'ablation de l'arc vertébral ou des apophyses épineuses entraîne une décompression des racines de la moelle épinière.
- Ablation d'une partie du noyau discal pour réparer une hernie discale.
Le médecin prend la décision de traiter la maladie individuellement pour chaque patient. L'automédication est interdite et peut entraîner de nombreuses complications.
Complications
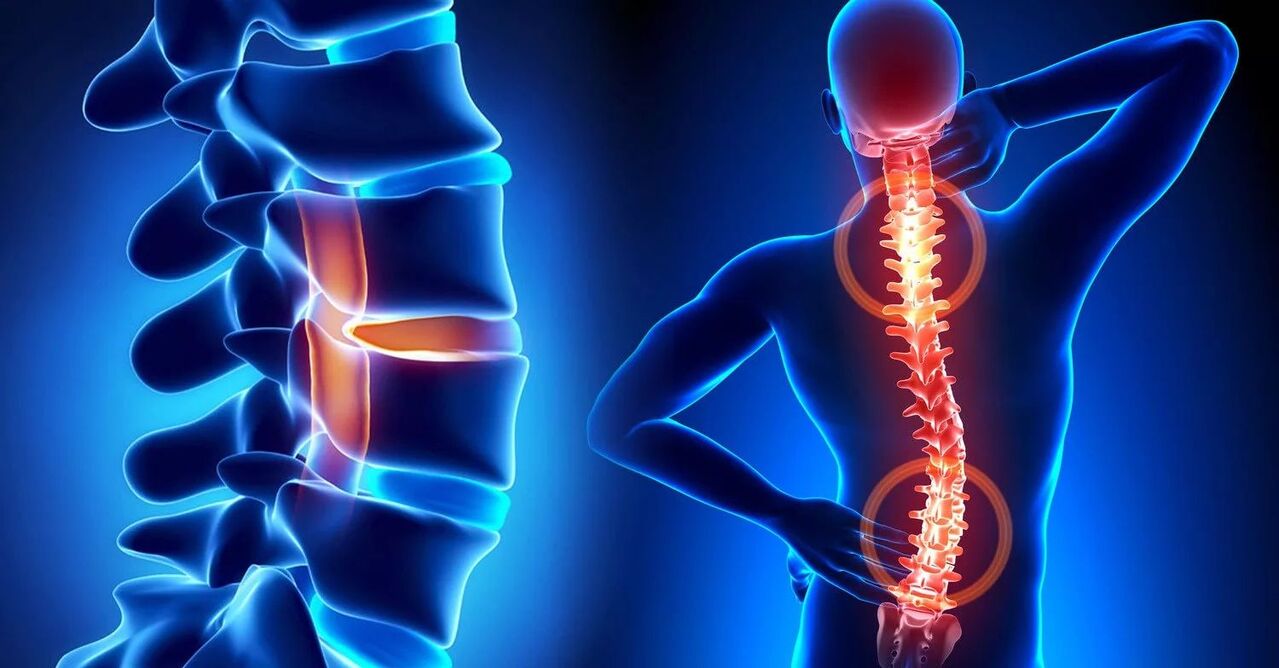
Si la maladie est négligée, les complications suivantes peuvent survenir :
- VSD ;
- manque d'oxygène au cerveau;
- hypertension artérielle;
- vision floue, dystrophie rétinienne ;
- spasmes respiratoires;
- Violation de l'acte de déglutition due à un dysfonctionnement de l'œsophage ;
- Dysfonctionnement thyroïdien ;
- crampes et engourdissements des muscles du cou;
- douleur chronique dans le haut du corps qui n'est pas soulagée par les analgésiques ;
- déséquilibres hormonaux.
la prévention
Pour minimiser le risque de développer la maladie, vous devez suivre les recommandations suivantes :
- maintenir la posture ;
- Aménagez correctement le lieu de travail pour éviter les tensions au cou.
- La nourriture saine;
- Arrêtez de fumer et de boire de l’alcool ;
- éviter les blessures au cou;
- bougez davantage, faites du sport ;
- ne pas trop refroidir;
- contrôler le poids ;
- dormir sur un matelas et un oreiller orthopédiques spéciaux ;
- Faites de la gymnastique régulièrement pour éviter les congestions.
- empêcher la courbure de la colonne vertébrale;
- Suivez régulièrement des cours de massage pour améliorer la circulation sanguine et soulager la congestion.
- ne restez pas assis longtemps dans une position avec la tête penchée vers l'avant ;
- Si vous ressentez une gêne au niveau du cou, vous devez prendre rendez-vous avec un spécialiste et subir un examen. Cela signifie que d'éventuelles modifications des disques intervertébraux peuvent être détectées à un stade précoce, ce qui facilite grandement le traitement et améliore le pronostic.





















